Mpox: saiba mais sobre a transmissão e formas de prevenir a doença
Embora o pico da epidemia tenha ficado para trás, o vírus Mpox continua circulando. Prova disso é um novo caso de infecção pelo vírus em meados de fevereiro, em Porto Alegre. Não se trata do primeiro caso do ano no Brasil: só na cidade de São Paulo foram 18 registrados até o fim de janeiro.
Desde 2022, quando a Mpox ganhou status de emergência global e atingiu fortemente o Brasil, o vírus segue presente, embora o decreto de urgência tenha sido encerrado em maio de 2023.
A preocupação hoje é o clado 1b, que parece aumentar o risco para complicações, como internações e morte. Essa variante já circula no Brasil desde 2025, exigindo vigilância constante das autoridades sanitárias.
Siga a leitura para saber mais sobre a doença, como é feito o diagnóstico e as formas de prevenção.
O que é mpox (Monkeypox)?
Mpox é uma doença causada pelo vírus mpox, pertencente ao gênero Orthopoxvirus e família Poxviridae. Ela é transmitida principalmente por meio de pessoas infectadas ou objetos contaminados pelo vírus, e os principais sintomas são lesões na pele.
Originalmente, a mpox era uma doença restrita a áreas rurais da África Central e Ocidental, onde o contato com animais infectados era a principal forma de transmissão. No entanto, com a globalização e o aumento das viagens internacionais, a mpox passou a ser observada em outros continentes.
Hoje, temos basicamente um grupo de vírus mpox circulando na África Ocidental chamado de clado 2, que causa sintomas mais brandos, e outro na República Democrática do Congo e países vizinhos, o clado 1. Em 2023, surgiu uma variante mais letal do clado 1, o clado 1b.
No dia 15 de agosto de 2024, um dia após a OMS declarar a mpox na África uma emergência de saúde global, a entidade previu novos casos na Europa, após a Suécia ter notificado o primeiro caso de mpox clado 1b fora da África. A pessoa foi infectada em uma viagem ao continente africano.
Casos de mpox no Brasil
Os primeiros casos de mpox no Brasil foram confirmados em 2022. Hoje, em 2026, a vigilância monitora tanto o clado 2 quanto a variante clado 1b.
De acordo como o Ministério da Saúde, o número de casos no Brasil sofreu um declínio significativo nos primeiros anos: em agosto de 2022, pico da doença, foram 40 mil casos; em 2023, foram 400.
O ano de 2024, no entanto, apresentou uma curva de ascendência com mais de 2.000 casos. O perfil epidemiológico se mantém estável em 2025 e 2026.
Entre as semanas epidemiológicas 1 de 2024 e 5 de 2025 foram notificados no Brasil 2.170 casos confirmados ou prováveis de Mpox. A região com maior notificação de casos foi a Sudeste, com 72% dos casos nacionais.
E 2026 começou com focos de transmissão em grandes centros. Além dos casos em São Paulo, Porto Alegre confirmou seu primeiro caso do ano em fevereiro, reforçando a presença do vírus em diferentes regiões do Brasil.
Por enquanto, a pasta segue monitorando a situação no País. O risco geral para a população é considerado baixo, mas existe, exigindo cuidados específicos de grupos vulneráveis.
Sobre a gravidade, o Ministério afirma que a taxa de hospitalização permanece baixa, girando em torno de 3%, e o país está abastecido com insumos para o diagnóstico da doença.
Nova variante da mpox é mais grave?
Os especialistas ainda não têm certeza se variante clado 1b é mais grave em todas as populações, mas, no Congo, quando descoberta, ela de fato provocou quadros mais complexos e aumentou o risco de complicações entre pacientes infectados, como internação hospitalar e morte.
Por isso, os especialistas ainda estão observando se ela é mais virulenta – ou seja, se tem uma capacidade maior de causar doença grave.
Como a mpox é transmitida?
A principal forma de transmissão da mpox é pelo contato direto com as erupções e lesões de pele ou mucosas e fluidos corporais (pus e sangue das lesões) de uma pessoa infectada. O contato íntimo e sexual também é uma forma importante de transmissão.
A infecção também pode acontecer pelo contato com objetos contaminados recentemente por pessoas infectadas, como roupas, talhas, lençóis, pratos, talheres e também agulhas.
O contágio por meio de gotículas também é possível, mas requer um contato próximo e prolongado com uma pessoa infectada.
O vírus pode ser transmitido desde os sintomas iniciais até o momento em que as lesões cutâneas tenham cicatrizado completamente.
Quais são os sintomas de mpox?
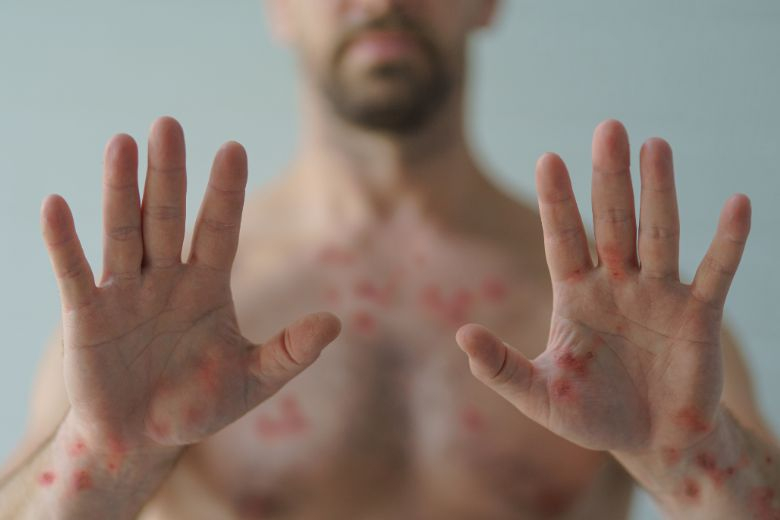
Os principais sintomas de mpox são as lesões e erupções na pele, que podem vir acompanhadas de outros sintomas como febre, dor de cabeça intensa, dores musculares, fraqueza, calafrios e linfonodos inchados (ínguas).
Essas lesões geralmente começam pelo rosto e, aos poucos, se espalham para outras partes do corpo como palmas das mãos e planta dos pés. Em casos mais graves, podem atingir boca, olhos e órgãos genitais.
Elas são preenchidas por um líquido incolor ou amarelado e causam dor e coçam bastante. Conforme a doença evolui, formam-se crostas que, então, caem e podem deixar cicatrizes.
De acordo com o Ministério da saúde, o intervalo de tempo entre o primeiro contato com o vírus até o início dos sinais e sintomas da mpox (período de incubação) é tipicamente de 3 a 16 dias, mas pode chegar a 21 dias.
Mpox coça?
Sim, as lesões da mpox podem coçar, especialmente nas fases finais, quando começam a cicatrizar e formam crostas. A coceira é um dos sintomas que mais incomodam os pacientes, e é importante evitar coçar as lesões para não agravar o quadro ou causar infecções secundárias.
Como são as cicatrizes das lesões de mpox?
As cicatrizes deixadas pela mpox podem ser profundas e duradouras. Embora a maioria das lesões se resolva sem deixar marcas, em alguns casos, especialmente em pessoas com pele mais sensível ou que tiveram infecções secundárias, as cicatrizes podem ser mais visíveis e permanentes.
Como prevenir a doença?
A prevenção da mpox envolve imunização (recomendada para grupos específicos e de maior risco de infecção) e a adoção de medidas que reduzam o risco de contato com o vírus. Algumas das recomendações incluem:
- Evitar contato direto com pessoas infectadas ou que apresentem sintomas suspeitos;
- Utilizar equipamentos de proteção, como máscaras e luvas, em ambientes de risco;
- Higienizar as mãos com frequência, utilizando água e sabão ou álcool em gel;
- Evitar o compartilhamento de objetos pessoais, como toalhas e roupas;
- Manter ambientes bem ventilados para reduzir a concentração de gotículas respiratórias;
- Reduzir o número de parceiros sexuais nas localidades de alto risco e sempre usar preservativo nas relações sexuais.
Pessoas com suspeita ou confirmação da doença devem se isolar imediatamente, não compartilhando objetos de uso pessoal até o fim do período de transmissão.
Se houver a necessidade de contato com uma pessoa infectada, será imprescindível o uso de luvas, máscaras, avental e óculos de proteção.
Existe vacina para mpox?
Sim, existe vacina para mpox que protege contra o clado 2, mas pode proteger também contra o clado 1.
Em 2023, a Agência Nacional de Vigilância Sanitária (Anvisa) liberou o uso emergencial da vacina Jynneos no Brasil, priorizando os grupos de maior risco de evolução para formas graves da doença.
O Ministério da Saúde mantém a estratégia de vacinação focada nos grupos prioritários na forma de imunização pré-exposição para:
- Pessoas vivendo com HIV/Aids (PVHA): homens cisgêneros, travestis e mulheres transexuais com contagem de linfócitos T CD4 inferior a 500 células/mm3;
- Profissionais de laboratório que manipulam o vírus diretamente.
Além disso, existe a vacinação pós-exposição para pessoas que tiveram contato direto com fluidos e secreções corporais de casos suspeitos.
Como é feito o diagnóstico?
A confirmação laboratorial é fundamental para diferenciar a mpox de outras doenças com sintomas parecidos, como varicela ou herpes. E, de acordo com o Ministério da Saúde, o diagnóstico da mpox é feito por teste molecular RT-PCR ou sequenciamento genético. O teste laboratorial será realizado em todos com suspeita da doença.
Preferencialmente, a amostra a ser analisada é a secreção das lesões. Quando elas estão secas, as crostas é que devem ser analisadas. As amostras coletadas dos pacientes estão sendo direcionadas para os laboratórios de referência no Brasil.
Qual é o tratamento para mpox?
Ainda não existe um remédio aprovado especificamente para a mpox. Portanto, o foco é no alívio dos sintomas. Em alguns casos, o uso de analgésicos e anti-inflamatórios pode ser recomendado para controlar a dor e a febre.
A Anvisa também autorizou, em 2022, o uso do antiviral tecovirimat – desenvolvido originalmente para tratar a varíola comum — para uso em pacientes com mpox. Mesmo assim, nem sempre ele pode ser utilizado e, por enquanto, o Ministério da Saúde afirma que a doença segue sem ter um tratamento específico.
É importante que as lesões sejam mantidas limpas e secas para evitar infecções secundárias.
A maioria dos casos apresenta sinais e sintomas leves e moderados.
Por que não devemos usar os termos Monkeypox ou Varíola dos Macacos?
O termo Monkeypox ou “varíola dos macacos” tem sido gradualmente substituído por mpox para evitar o estigma associado à doença. Esses nomes podem induzir ao erro, sugerindo que a doença é exclusiva dos macacos ou que a transmissão se dá apenas por contato com esses animais, o que não é verdade.
A mudança de nomenclatura para mpox é uma tentativa de desestigmatizar a doença e promover uma compreensão mais precisa de sua natureza e formas de transmissão, ajudando a combater o preconceito e a desinformação.
Fonte: Dra. Maria Isabel de Moraes Pinto – Infectopediatra e Dr. Alberto Chebabo – Infectologista